Připravily jsme si pro vás slibovaný článek na téma začátek porodu odtokem plodové vody. O začátku porodu a kdy vyrazit do porodnice jsme si povídali v článku posledním. Téma, kdy porod začne odtokem plodové vody je ale trochu komplexnější a proto pro něj máme speciální článek. Odtok plodové vody neboli ruptura plodových obalů (membrán) je jeden ze způsobů počátku porodu a může začít buď v doprovodu kontrakcí nebo bez nich. Právě scénář, kdy začíná porod odtokem plodové vody bez kontrakcí je začátek porodu opředený mnoha nejistotami, strachy, nebo i nedostatkem informací. Článek je praktický souhrn a slouží k tomu vám pomoci zvážit všechny dostupné možnosti na základě vědecky podložených dat.
Jaký je vlastně mechanismus prasknutí plodových obalů?
Plodové obaly, známé také jako amniotické membrány, obklopují miminko v děloze a chrání ho během těhotenství. Tyto membrány se skládají ze dvou vrstev: amnionu a chorionu. Plodové obaly jsou tedy dva. Mechanismus prasknutí plodových obalů (anglicky PROM – Premature Rupture of Membranes) obvykle zahrnuje oslabení těchto vrstev v důsledku enzymatické aktivity, mechanického tlaku nebo jiných faktorů, jako jsou kontrakce dělohy. Když dojde k prasknutí, plodová voda začne vytékat přes děložní hrdlo a vaginu. Ve většině případů, kdy začne porod odtokem plodové vody, jde o účelový proces vlivem dozrání miminka (nebo vlivem zabezpečení přežití v momentech předčasných porodů). Existují ale i případy, kdy ženy mají membrány plodových obalů moc slabé vlivem životního stylu a výživy a děti si obaly prokopnou dynamickým pohybem ve finální fázi těhotenství.
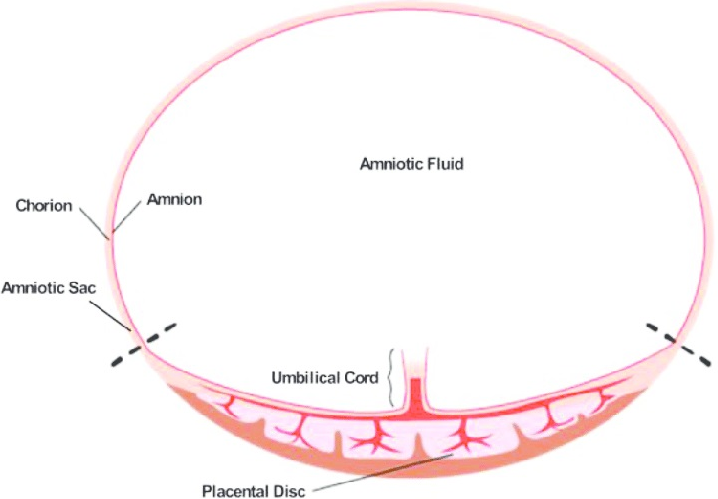
Jak mohu podpořit dostatečnou sílu plodových obalů?
Strava hraje důležitou roli v posilování plodových obalů. Potraviny bohaté na vitamín C (pozor, komplex vitaminu C není to stejné jako kyselina askorbová, té se naopak chceme vyhnout), jako je citrusové ovoce, jahody a papriky, šípky nebo rakytník, acerola a camu camu, baobab, mohou podpořit tvorbu kolagenu, který zajišťuje pevnost a pružnost plodových obalů. Kolagen se dá přidávat do stravy i samostatně formou doplňků stravy. Je fajn volit kolagen z volně se pasoucí zvěře, nebo dobře chovaných ryb, takový, který má nejvíce obsahu aminokyselin. Kolagen přirozeně obsahují i vývary, které obsahují i další stopové prvky. Omega‑3 mastné kyseliny, obsažené v rybách, lněném semínku a vlašských ořeších, nebo šťastných vejcích, také podporují zdraví membrán. Omega 3 poté můžeme doplnit i ve formě kvalitního oleje z tresčích jater. Důležité jsou také potraviny bohaté na zinek a vitamín E, které se nacházejí v celozrnných výrobcích, semínkách a ořeších, nebo živočišných produktech. Žádnou z živin ale není vhodné konzumovat izolovanou ve formě syntetického doplňku. Pro optimální výživu je dobré také zařadit ke každodenní konzumaci 100% čokoládu či vysokotučné kakao v bio kvalitě. Obojí si můžete třeba rozpustit v mléce či vodě, smíchat s kolagenem a bio / farmářským máslem a při zařadění několikrát týdně získáte veliký zdroj živin.
Oficiální doporučení k odtoku plodové vody
Česká gynekologická společnost doporučuje, aby těhotné ženy při odtoku plodové vody, zejména před začátkem kontrakcí, kontaktovaly svého lékaře nebo porodnici. Důležité je monitorovat barvu a množství plodové vody, stejně jako pohyby miminka. Při čirém odtoku plodové vody je obvykle doporučeno vyrazit do porodnice do několika hodin, zatímco při zelené nebo krvavé plodové vodě by měla žena vyhledat lékařskou pomoc okamžitě. Vtakové situaci opravdu není na co čekat, také v situacích, kdy se žena necítí fyzicky dobře — teplota, pocity nachlazení, zimnice. Mimo tyhle scénáře ale není potřeba přistupovat k momentu jako v Hollywoodském filmu, vše přerušit, panikařit, a vydat se ihned do porodnice. Naopak je nejlepší jít si lehnout, najíst se, vyspat se.
Jaká jsou rizika pro miminko po prasknutí plodových obalů?
Předčasně narozené děti (před 37. týdnem těhotenství) jsou vystaveny vyššímu riziku infekce po prasknutí plodových obalů, protože jejich imunitní systém a bariéry proti infekci nejsou plně vyvinuté. Donošené děti (po 37. týdnu) jsou na tom lépe, ale i u nich se riziko infekce zvyšuje s časem od odtoku plodové vody. U donošených dětí se riziko infekce začíná zvyšovat po 24 hodinách (zhruba 1–2 %) od prasknutí plodových obalů, pokud nedojde k porodu. Riziko se dále zvyšuje po 48 hodinách (přibližně 3–4 %) a výrazněji po 72 hodinách (5–10 %). Tyto data jsou důvod, proč se většina lékařů přiklání k tomu, že porod by měl být indukován, pokud se nerozvine přirozeně. Proto je důležité sledovat příznaky infekce, jako je horečka, zvýšená tepová frekvence u matky nebo změny v pohybech miminka. Riziko infekce může vzrůst v případě, že porod probíhá komplikovaně nebo trvá příliš dlouho. Tyto komplikace však nejsou způsobeny samotnou délkou oorodů, ale mohou se vyskytnout u jakéhokoli porodu, pokud nastanou komplikace nebo se vyžaduje více zásahů. Obecně je dobré po odtoku plodové vody minimalizovat vnitřní vyšetřování na naprosté minimum.
Týkají se mě předchozí informace i pokud mám pozitivní test na streptokoka skupiny B?
Streptokok skupiny B (GBS) je běžná bakterie, kterou může mít v těhotenství přibližně 10–30 % žen. Pokud má žena pozitivní nález GBS a její porod začne odtokem plodové vody, existuje riziko přenosu infekce na dítě, což může vést k rozvoji infekce, pokud není situace adekvátně řešena. Do 24 hodin po odtoku plodové vody bez podání antibiotik se odhaduje, že riziko přenosu GBS na novorozence je kolem 1–2 %. Riziko přenosu se postupně zvyšuje, ale i po 48 a 72 hodinách je riziko stále relativně nízké, avšak již v rozmezí 2–3 % a více. Pokud dítě GBS získá, riziko, že se u něj rozvine skutečná infekce (např. sepse, zápal plic nebo meningitida), je zhruba 1 z 200 dětí (0,5 %) u matek, které nejsou léčené antibiotiky. Podání antibiotik během porodu (obvykle penicilin) dramaticky snižuje riziko přenosu GBS na dítě. Studie ukazují, že u žen léčených antibiotiky klesá riziko přenosu na dítě na méně než 0,1 %. Antibiotika jsou nejúčinnější, pokud jsou podána alespoň 4 hodiny před porodem, což umožní dostatečnou hladinu léku v krvi k prevenci přenosu bakterie na novorozence. Nejčastější nežádoucí účinky u žen jsou mírné, jako jsou žaludeční nevolnosti, průjem nebo alergické reakce. Alergie na penicilin se vyskytuje u přibližně 10 % populace, ale závažné alergické reakce (anafylaxe) jsou vzácné (asi 0,01–0,05 % případů). Některé studie naznačují, že expozice antibiotikům během porodu může mít vliv na novorozenecký mikrobiom, což by mohlo mít dlouhodobé důsledky pro zdraví, jako je zvýšené riziko alergií, astmatu nebo obezity. Nicméně tyto dlouhodobé dopady nejsou zatím dostatečně prokázané a potřebují další zkoumání.
Testování přítomnosti streptokoka skupiny B (GBS) u těhotných žen není jednotné napříč Evropou a přístupy se liší v závislosti na jednotlivých zemích. Stejně jako u nás, i ve Francii, Itálii nebo Španělsku se GBS testuje u všech žen rutinně mezi 35. — 37. týdnem těhotenství. V Německu se test doporučuje a je možné ho v rámci hrazené péče získat, ale nenabízí se rutinně každé ženě. Ve Velké Británii, Švédsku, Nizozemsku nebo třeba Dánsku a Norsku potom není testování rutinně nabízeno, a ženy s rizikovými faktory jsou pak případně léčeny během porodu (vyskytne-li se u nich horečka, rodí předčasně, GBS infekce se vyvinula u přechozího dítěte, atd.).
Alternativy k odjezdu do porodnice u donošených miminek
Pokud je těhotenství donošené a odtok plodové vody je čirý, některé ženy mohou zvážit proces vyčkávání doma. V České republice je hned několik možností jak vyčkávat doma a zároveň si zajistit pocit bezpečí pomocí monitorování stavu. Je možné využít nejbližší porodnice, která nemusí být tou ve které máte v plánu rodit. Můžete zajet na příjem porodních sálů a nechat si zkontrolovat průtoky pupečníku a CTG (monitor srdečních ozev a děložní činnosti). Vnitřní vyšetření u nerozjetého porodu zcela postrádá smysl a naopak je dobré se mu při odteklé plodové vodě vyhnout. Po monitoraci a kontrole pupečníku je možné podepsat revers a dále pokračovat ve vyčkávání v domácím prostředí. Takovou kontrolu můžete absolvovat každých 6, 12 nebo 24 hodin dle vlastního uvážení a nutnosti kontroly k pocitu bezpečí. Nechcete-li takto každých pár hodin dojíždět, je možné kombinovat péči komunitní porodní asistentky s odběry v nejbližší odběrové laboratoři, kde vám mohou zjistit stav zánětlivých markerů. Porodní asistentka může na kontrolu chodit také tak často, jak potřebujete, jde o domluvu, a pokud si nebudete vědět rady se zvolením krevního odběru, poradí vám. Takovéhle sledování je obzvláště vhodné pro nízkorizikové rodičky.
Vždy jste to při porodu Vy, kdo rozhoduje, jakou péči přijme, a jakou naopak odmítne.
Prasknutí plodových obalů je významným signálem blížícího se porodu, ale ne vždy znamená okamžitý odjezd do porodnice. Klíčem je posoudit situaci na základě fáze těhotenství, barvy a množství plodové vody a dalších individuálních faktorů. Vždy je důležité konzultovat další postup s lékařem či porodní asistentkou a sledovat zdraví matky i plodu. Evidence-based přístup k této problematice poskytuje těhotným ženám i zdravotníkům jistotu při rozhodování a je tou nejlepší cestou k porodu bez komplikací. Přejeme ať se i vám zadaří mít porod plný podpory laskavých zdravotníků a informovaných rozhodnutí!
Reference
1. Ananth, C. V., & Vintzileos, A. M. (2006). Epidemiology of preterm premature rupture of membranes. *Clinical Obstetrics and Gynecology, 49*(4), 722–736.
2. Watson, L., et al. (2009). Nutritional factors that affect the tensile strength of the fetal membranes: A potential role in preterm premature rupture of membranes. *American Journal of Obstetrics and Gynecology, 201*(5), 402.e1-402.e6.
3. Česká gynekologická a porodnická společnost. (2021). Doporučení pro vedení porodu po předčasném odtoku plodové vody.
4. Goldenberg, R. L., et al. (2008). Epidemiology and causes of preterm birth. *The Lancet, 371*(9606), 75–84.
5. Mercer, B. M., & Arheart, K. L. (1995). Antimicrobial therapy in expectant management of preterm premature rupture of the membranes. *The Lancet, 346*(8985), 1271–1279.
6. NICE guidelines (2021). Preterm labour and birth.
7. Middleton, P., et al. (2018). Planned home vs hospital births for low-risk pregnancies. *Cochrane Database of Systematic Reviews, 2018*(8), CD000352.
8. Dekker, R. (2019). Evidence on: PROM. *Evidence Based Birth.*
9. Hannah, M. E., et al. (1996). Induction of labor compared with expectant management for prelabor rupture of the membranes at term. *New England Journal of Medicine, 334*(16), 1005–1010.
10. Hannah, M. E., et al. (1996). Induction of labor compared with expectant management for prelabor rupture of the membranes at term. *New England Journal of Medicine, 334*(16), 1005–1010.
11. Mercer, B. M., & Arheart, K. L. (1995). Antimicrobial therapy in expectant management of preterm premature rupture of the membranes. *The Lancet, 346*(8985), 1271–1279.
12. *Verani, J. R., McGee, L., Schrag, S. J.** (2010). Prevention of perinatal group B streptococcal disease: revised guidelines from CDC, 2010. *MMWR Recomm Rep.*, 59(RR-10), 1–36.
13. Puopolo, K. M., Lynfield, R., Cummings, J. J.** (2019). Management of infants at risk for group B streptococcal disease. *Pediatrics*, 144(2).

